Spesso sono così, i genitori che si avvicinano ai palliativisti VIDAS. Naufraghi che affrontano la malattia soli e ne vengono consumati, incapaci di attivare risorse se non le proprie. Finché non viene mostrato loro che, se la malattia è un’isola, tocca essere novelli Robinson. E provare a salpare.

Ve lo ricordate Tom Hanks in Cast away?
La suggestione di poter vivere fuori dal mondo è datata almeno tre secoli, dalla pubblicazione del romanzo di Defoe, e il mito dell’isola deserta non smette di suggestionare, fa proseliti – follower, anzi. Cosa accade, però, quando sull’isola ci si ritrova senza averlo scelto, anzi, senza averlo davvero compreso nel suo inaspettato, e irresistibile, tragico accadere? “Forse ci si ritrova davvero a parlare con un pallone da pallavolo”.
Marta [Scrignaro, responsabile dell’area educativa in VIDAS] mi sta raccontando delle famiglie che incontra nel day hospice. A quattro anni dall’apertura, è una proposta accolta da 21 di loro, ripartite tra la cadenza settimanale (14), o bimestrale (7) nei sabato di sollievo, ovvero un terzo dei circa 70 piccoli assistiti in linea media. Siamo arrivate a Robinson e al pallone Wilson a partire da una riflessione sui genitori e sul modo in cui percepiscono il proprio ruolo – ovvero, come fatalmente la malattia impatta sulle loro vite e come il ruolo di caregiver ingombri le loro vite, che oblitera le identità di individui, coppia e genitori.
La domanda iniziale è stata: che cos’è il day hospice e a quali bisogni risponde? “Innanzitutto”, mi spiega Marta, “è un luogo dedicato e protetto, integrato con l’assistenza domiciliare e può avere carattere che definiamo intensivo e durare da poche settimane a qualche mese oppure protrarsi, in forma estensiva, su una più lunga durata. Per alcune famiglie rappresenta il primo accesso poiché qui si effettua la valutazione clinica per le nuove prese in carico. Ovvero si verifica se questi bambini e ragazzi, mai incontrati, possano essere assistiti dall’équipe pediatrica”.
“Ancora, qui si effettuano periodicamente esami di rivalutazione clinica, specie quando i percorsi sono estensivi. L’obiettivo primario del servizio resta, però, impostare un progetto educativo e riabilitativo modellato sul singolo bambino o ragazzo. Capita che i tempi di attivazione dei servizi territoriali siano lunghi, in questo modo il day hospice può integrarli e offrirli, affiancando al tempo stesso le famiglie nell’attivazione delle UONPIA, le Unità Operative Neuropsichiatria Infanzia e Adolescenza o dei servizi di ADI, Assistenza Domiciliare Integrata”.
La natura dell’équipe di cure palliative pediatriche resta, insomma, quella di essere un ponte. Tra ospedale e territorio e tra territorio e territorio. Verso altre strutture di assistenza oppure rispetto ai bisogni altri, non clinici. Educativi, sociali. “Molti genitori lasciano il lavoro quando si presenta la malattia”.
Si valuta con i genitori la possibilità dell’inserimento all’asilo o a scuola, costruendo le condizioni perché i figli vengano accolti. Con un progetto ad hoc che integri e sostenga le loro differenze. Nei casi più complessi, ci si trova a far sedere curanti, ospedalieri e di territorio, con presidi, educatori, insegnanti di sostegno, tavoli a cui siedono anche 12 persone per verificare se quel bambino o bambina possa andare a scuola. I palliativisti fanno il raccordo, ricuciono la rete.

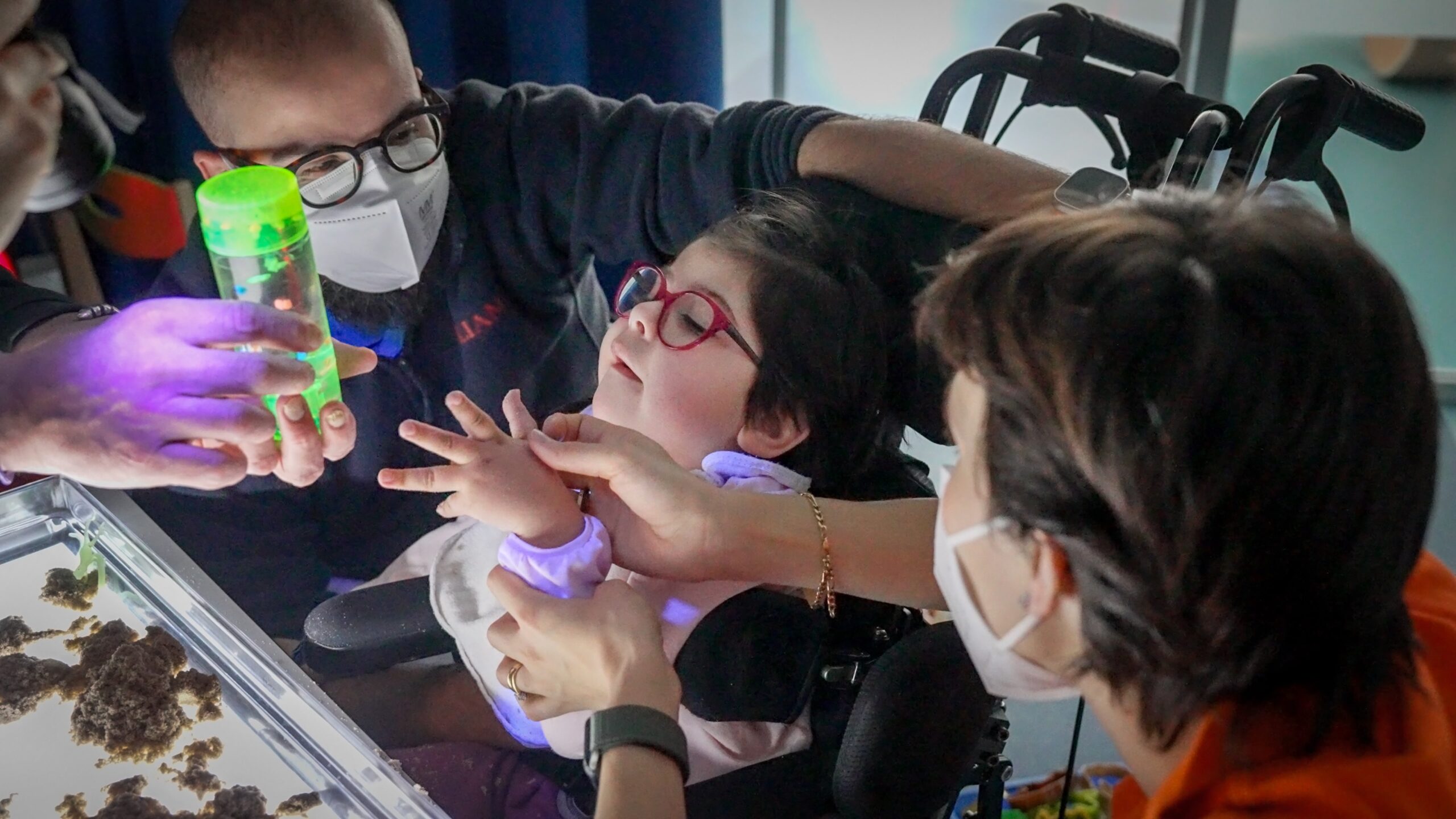
Diversi dei bambini curati a casa e in day hospice vanno all’asilo o a scuola. Tra loro Emma, ritratta in queste pagine con papà Andrea e mamma Maddalena. Che racconta: “Ho fatto cose che non avrei ritenuto possibili prima di essere madre. Ci siamo occupati di tutto, io e mio marito, con l’ospedale come unico interlocutore”. Ospedale che si attiva in urgenza e con la risposta, non sempre adeguata, del pronto soccorso. È la struttura dove Emma è nata, con un parto difficile e l’insorgenza di una tetraplegia a cui si sommano crisi epilettiche e dipendenza dalla peg, l’alimentazione artificiale. Con un equilibrio così fragile, il minimo scarto dalla norma veniva vissuto con tesa preoccupazione. Da quando, lo scorso ottobre, Emma è in cura a VIDAS, anche le crisi sono più gestibili.
“Anziché chiamare il 118, sento il vostro medico e, spesso, mi spiega come intervenire restando a casa”. Fuori dall’emergenza, è un supporto presente, di più, “una famiglia. Ci si sente, anche nella routine. Mi chiamano per sapere come sta Emma, come sto io, se ho riposato. Il medico e l’infermiere tengono il filo, ci sentiamo nei giorni successivi alle visite. L’équipe fa da collante con il neuropsichiatra, il pediatra, figure presenti anche prima e che adesso sono in una connessione più stretta. È un grande aiuto, mi fa vivere più serena, più fiduciosa”.
Maddalena e Andrea hanno abitato l’isola della malattia dove ogni piccolo cambiamento è, almeno in potenza, una minaccia. Oggi vengono accompagnati a vivere una nuova fase, in cui tornare a vedersi l’un l’altra.
Quando Emma è in DH il martedì, Maddalena può prendersi del tempo sapendo che la sua bambina riceve cure e sostegno e, se le accadesse qualcosa, l’intervento è tempestivo e competente. Ricorda il sabato in cui hanno lasciato Emma in sollievo e, con Andrea, hanno fatto un giro: “Siamo stati in centro – soli per la prima volta dopo, sì, sei anni. Abbiamo passeggiato e, dopo tre ore, abbiamo iniziato a controllare l’orologio ogni quindici minuti. Il tempo senza Emma passava a rallentatore”.
Marta sorride quando pensa alle facce che hanno i genitori, quando tornano a riprendere i figli dopo un’ora o due. Un tempo ridicolo che ha il potere di distendere i tratti, illuminare gli sguardi. “Spiego che i bambini hanno bisogno che mamme e papà siano sereni e il loro benessere non è accessorio, un’opzione facoltativa. Come i genitori si specchiano nei loro figli – se loro stanno bene, si rilassano, se male, si allarmano – così i figli devono potersi specchiare in mamma e papà. Più sono trasparenti e belli, più i figli si sentiranno protetti e al sicuro. Hanno bisogno che qualcuno glielo dica, li sproni a prendersi un’ora per passeggiare, godere di una giornata di sole. È un desiderio così forte, eppure agiscono su di esso una censura fortissima. Li aiutiamo a ritrovarlo, dentro di loro”.
Il desiderio è una barca. Rende abbastanza forti da lasciare l’isola, prendere il mare, popolare l’orizzonte di nuovi bisogni e altri desideri. “In certi casi bastano tre accessi, altre volte mesi prima che i genitori lascino qui i loro figli. Accade, e ognuno ha la sua velocità, che sviluppino l’idea dell’autonomia come una necessità di ciascun membro della famiglia – penso anche ai fratelli e alle sorelle – e ognuna si riprenda quelle parti delle proprie identità perdute, sacrificate alla malattia. Questo è il senso profondo del sollievo”.
Questo articolo è tratto dal Notizario “Insieme a VIDAS”.
Sfoglia l’ultimo numero QUI